腎移植後之貧血問題知多少
臺中榮民總醫院
內科部腎臟科
吳明儒
什麼是貧血?『貧』就是『少』的意思。『貧血』就是指『少血』。主要是指紅血球數或其所含的血色素減少。貧血是很普遍的一種生理現象,一般大家都認為女性較易貧血,其實貧血的男性也很多。貧血的種類繁多,病因也各不相同,以下介紹因腎臟疾病所造成的貧血。
貧血的定義:
美國腎臟基金會腎臟病患治療團體參考美國第三版全國健康與營養調查,訂定貧血定義為:男性為血色素低於13.5克/每100毫升,女性為血色素低於12克/每100毫升。貧血之診斷一般是依照以下三種紅血球檢測降低來鑑別,包括:血紅素(Hb或Hgb)和血容比(Hct)、紅血球個數(RBC mass)或血液帶氧能力下降。
貧血的種類可已按照原因區分為製造不足(造血不良)或是破壞增加(出血、溶血破壞)。也可以按照平均血球容積(MCV)區分為:小血球性、中(正)血球性、大血球性。
貧血的症狀:
貧血的症狀包括:頭暈、頭痛、耳鳴、疲倦、嗜睡、體力衰退、臉色蒼白、氣喘、心悸等。尤其是運動或耗能工作時有呼吸急促情形(爬樓梯上氣不接下氣),嚴重時甚至導致心臟衰竭。貧血症狀和它的成因、輕重程度,以及進展的速度,還有是否合併其他疾病有關。
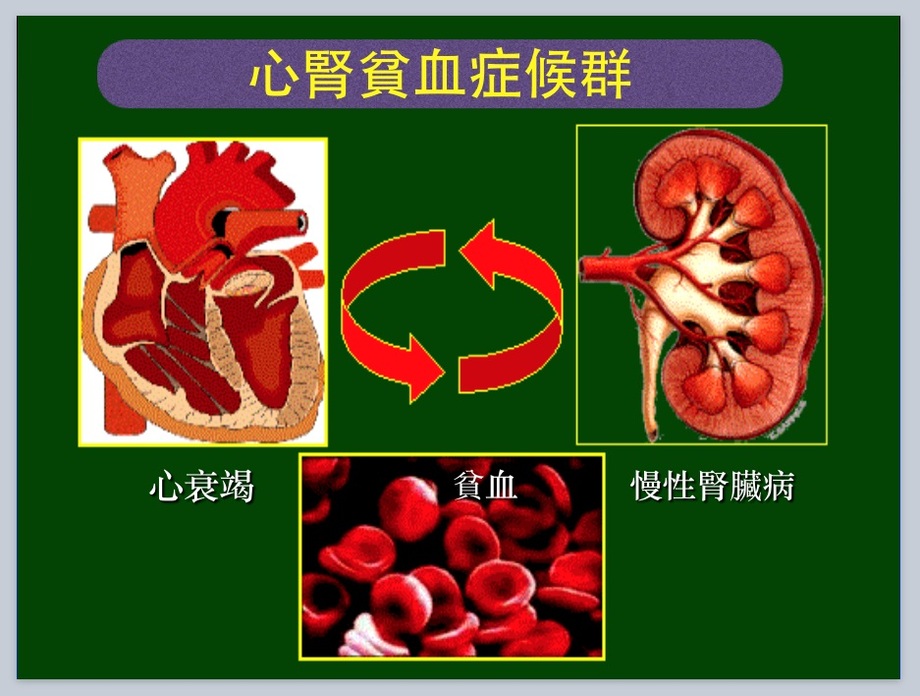
腎臟疾病及腎衰竭的病人,因為腎臟產生的紅血球生成素減少造成的貧血,就可以被稱為腎性貧血。腎性貧血的定義是指因為腎臟功能損害而引起的貧血。通常腎性貧血的嚴重度也和腎功能損害的程度呈正相關。隨著腎功能惡化,左心室肥大、心血管疾病發生率、腦中風、住院率和死亡率等,都會逐漸增加。
貧血的機率:
糖尿病患者腎功能惡化時,尤其是腎絲球過濾率(GFR)低於45~60ml/min時,就會出現貧血。各國腎移植患者發生貧血的機率因定義不同而略有不同,腎移植患者腎功能惡化時,也會比一般慢性腎臟病患者更早就會出現貧血。
超過七成腎移植患者有第3至第5級慢性腎臟病,台中榮總最近發表在台灣腎臟醫學會雜誌的研究就指出,超過五成五腎移植患者有慢性腎臟病第三級以上。
腎移植患者腎功能惡化到3B期慢性腎臟病時,貧血的發生率就有明顯上升了。
腎移植患者發生中重度貧血的機率大約20%。腎移植患者發生中重度貧血的機率又和換腎後的時間長短有關。
一般而言,腎臟移植後最初幾個月,常常因為腎功能尚未恢復或使用較多會影響造血功能的藥物,會出現第一波貧血。
隨後,貧血機率下降,直到腎臟移植幾年後,尤其是移植腎功能出現異常時,貧血機率又會再逐漸升高。
腎性貧血的成因包括:
(一) 紅血球生成素合成減少,當腎功能低於60%病人,紅血球生成素的製造就可能降低,而導致腎性貧血的出現,而且會因腎功能的持續惡化而加重貧血的程度。
(二)紅血球生成素產生抗性或反應不良。
(1)鐵質缺乏:鐵質是造血原料,如果食物中鐵質攝取不足加上長期血液透析過程中的血液流失,而且口服磷離子的結合物也會降低鐵的吸收,即使紅血球生成素足量,但因缺鐵仍會造成貧血。
(2)副甲狀腺功能亢進:此疾病造成纖維性骨炎,使紅血球製造過程受阻。
(三)血液流失:腸胃道出血、女性月經、太過頻繁的抽血等,都會造成血液流失。
(四)缺乏維生素 C、維生素 B6、維生素 B12 及葉酸。
(五)紅血球壽命縮短。脾腫大、低磷血症引起紅血球之破壞就會造成慢性溶血。
(六)藥物也可以引起貧血,尤其是腎臟移植後使用的免疫抑制劑和一些預防病毒感染的藥物,都是腎移植後必須特別注意的。
再者,千萬別認為慢性腎臟病患者的貧血只是因為腎臟病造成的,因為通常腎臟病患者的貧血常常是很多因素共同造成的。
貧血的症狀:
貧血的症狀包括眩暈、四肢無力、疲倦、對冷感受性增加、男性性慾下降、女性 月經失調、皮膚蒼白、食慾下降等。腎衰竭病人常產生左心肥厚,因而限制心肌氧氣供給,使得心絞痛、及其它冠狀動脈心臟病和周邊血管阻塞疾病機會增加。
貧血的影響 :
為什麼要認識貧血的影響呢?因為貧血久了會心臟衰竭,貧血久了也會記憶力衰退。大部分貧血都可以被治療好或改善。此外,貧血也可能是某些疾病的前兆。
貧血對CKD病患的不良影響包括:運動耐力和活動能量之減少、工作能力降低、認知功能和心智能力降低、血液凝固變差、食慾和營養變差、性功能變差以及生活品質降低。此外還會有心悸、心絞痛、狹心症、左心室肥大、心臟衰竭、頭痛、頭暈、暈厥、腦中風、倦怠、憂鬱、情緒障礙、睡眠干擾,甚至會造成腎功能惡化、罹病率和死亡率增加。
最重要的是,貧血是腎心貧血症候群的重要連結。貧血就如高血壓一樣,會增加心血管疾病的風險。收縮壓上升15mmHg,發生心血管疾病的風險會增加百分之三十七。然而,血色素下降0.5g/dL,發生心血管疾病的風險會增加百分之三十二。
此外,貧血還會使腎移植病患增加移植腎喪失功能的風險、增加死亡風險和生活品質降低。因為心血管疾病和心衰竭都容易發生在有貧血的腎移植患者,移植後滿一年時之貧血與否,還可以預測腎移植患者的移植腎和病人存活率高低。貧血還會使腎移植患者的移植腎功能喪失機率增加25%。
貧血患者需要做的檢查:
當懷疑有貧血時,應做醫院做進一步檢查,以鑑別是屬於哪一型的貧血。大便潛血檢驗、抽血檢驗血球、網狀紅血球、血清鐵、血清鐵蛋白、運鐵蛋白及全鐵結合能力、維生素B12和葉酸。必要時還可能要做骨髓穿刺等檢查。
貧血的治療:
治療貧血最重要的是『找出原因、對症治療』。如果直接輸血或補充鐵劑,卻不想找出原因,都是下下之策。當然,血色素也不是越高越好,太高的血色素還可能會增加腦中風的機率。
西元2006年美國腎臟基金會腎臟病患治療團體建議,對於慢性腎衰竭的病人不論是否有透析,其貧血治療目標為血色素不低於11克/每100 毫升,如此 可以明顯改善病人之生活品質,較有活力、比較不會疲倦、較不會憂鬱。
治療方式除了補充營養之外,還包括:
(一)輸血:
最好不要第一個想用輸血治療貧血。因為輸血雖然可以改善貧血症狀,但是經常輸血需注意造成鐵質聚積、肝纖維化或受損、感染B、C型肝炎及愛滋病等潛在性危險。而且輸血也可能會誘發更多會攻擊移植腎的抗體。所以,通常只有在嚴重貧血,血色素低於7g/dL或急性嚴重出血時,才會考慮直接輸血。
(二)紅血球生成素:
補充足夠的紅血球生成素可增加血比容,藉以減少輸血需求、改善睡眠、食慾及生活品質、減少焦慮、氣喘與肌肉無力及改善心臟血管功能等。
紅血球生成素有短效、中長效和長效的不同劑型,效果大同小異,但是打針的頻率和次數就不同。
過去幾年間腎臟科醫師已經累積了很多使用長效型紅血球生成素治療移植腎友的經驗,因為每個月只需注射一次,腎臟移植病患、慢性腎臟病病人和透析病患都有很高的滿意度。
但是,最大的缺點就是常常需要自費使用。
(三)鐵劑:
補充鐵劑有口服和注射定種。口服的缺點是腸胃道吸收效果較差,而且會引起腸胃不適。改善的方法是和食物一起服用減少腸胃不適,但是又會降低腸胃道吸收的效果。靜脈注射吸收效果快,但是又要打針,而且要慢慢滴也很麻煩。
結語:
過去二十年,腎臟專科醫師愈來愈了解腎性貧血和慢性腎臟病患者的生活品質與存活率之間的關聯性。在心腎症侯群的領域中,貧血已經被認定是一個可以矯正的因子。移植腎友和腎臟科醫師都應該更積極的處理腎臟移植後的貧血。